Lupus erythematodes: oorzaken, symptomen en behandeling
Snelle introductie tot onze onderwerpen
Lupus erythematodes (LE) behoort tot de grote groep auto-immuunziekten, een groep aandoeningen waarbij het immuunsysteem zich tegen het eigen lichaam richt. We onderscheiden twee overkoepelende vormen en meerdere subtypes van LE, een ziekte die de huid aantast, maar zich soms ook uitbreidt naar de gewrichten en inwendige organen.
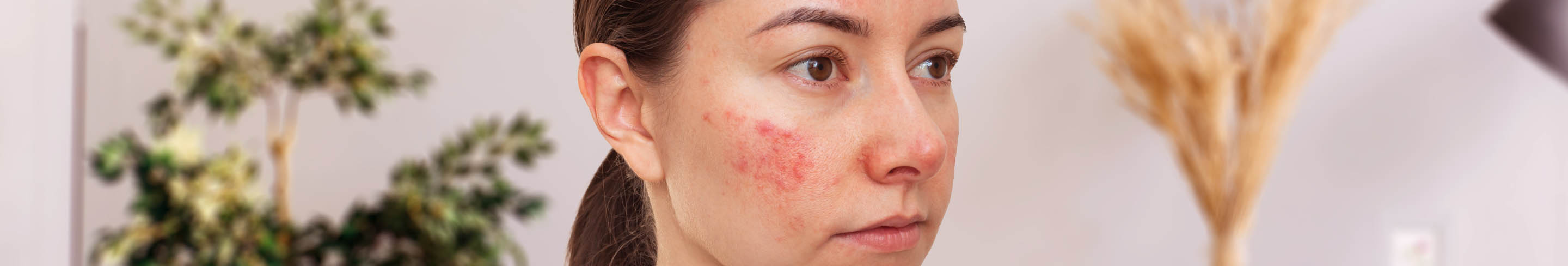
Typische kenmerken voor LE zijn veranderingen van de huid, zoals roodheid op de wangen en de neus en ringvormige of ronde plekken op het lichaam die kunnen schilferen. De bekendste behandeling voor LE omvat het gebruik van corticosteroïden. Daarbij kan men ernstige symptomen vermijden door niet te roken en zonnebrandcrème te gebruiken.
Wat is lupus erythematodes?
Experts zijn van mening dat LE meestal het gevolg is van genetische factoren en dan specifiek een aanleg voor sterke immuunreacties. Onder normale omstandigheden beschermen antistoffen het lichaam tegen bacteriën en virussen, en dragen ze bij aan een vlot herstel. Bij auto-immuunziekten als LE verloopt dit proces niet goed, waardoor het lichaam zijn eigen weefsels aanvalt. Specifiek bij LE richten de antistoffen in het lichaam zich tegen de huid, de bloedcellen en de kleine bloedvaten. Dit veroorzaakt systemische inflammatie of ontstekingen over het hele lichaam.
Er bestaat nog onduidelijkheid over de precieze oorzaken van LE, maar experts vermoeden dat onderstaande factoren een invloed hebben:
- genetische aanleg
- roken
- tatoeages
- beschadiging van de huidcellen door uv-straling (zonlicht)
- ernstige verwondingen of ingrijpende operaties
- infecties
- bepaalde medicatie, zoals de anticonceptiepil en hormonen
- zwangerschap
De naam lupus erythematodes is afkomstig van het Latijnse woord lupus (wolf) en het Grieks erythema (roodheid), omdat de typische rode huiduitslag doet denken aan een wolvenbeet. Men spreekt ook wel van vlindererytheem, gezien de vlindervormige vlekken op de huid. Opvallend aan LE is dat de symptomen plots kunnen opflakkeren en dan weer verdwijnen.
De verschillende vormen van lupus erythematodes (LE)
De symptomen van LE kunnen sterk uiteenlopen van patiënt tot patiënt en afhankelijk van de vorm. Artsen delen deze ziekte op in twee varianten om de diagnose te vergemakkelijken. Op die manier vindt men ook gemakkelijker een passende behandeling. De twee hoofdvormen zijn:
Cutane lupus erythematodes (CLE of huidlupus) tast alleen de huid van het slachtoffer en het onderhuidse vetweefsel aan, maar zelfs van CLE bestaan verschillende subvarianten. De huidschade komt meestal voor op plaatsen die vaak aan de zon worden blootgesteld, zoals het gezicht. Roken, bepaalde medicatie en tatoeages kunnen de kans op CLE vergroten en de symptomen verergeren. Afhankelijk van de subvariant worden de rug, buik, hoofd of ledematen rood en verliezen ze hun pigment. De huid kan ook indeuken of er kunnen knobbeltjes en schilfers ontstaan. Al deze symptomen treden soms gelijktijdig op.
SLE of systemische lupus erythematodes tast niet alleen de huid, maar ook de gewrichten en inwendige organen aan. We denken dan aan het hart, de longen, de nieren en zelfs het bloed. Typische symptomen van SLE zijn lichte koorts, haaruitval en opgezwollen lymfeklieren. Soms krijgt de patiënt last van een nierontsteking. Wat deze variant veroorzaakt, is tot nu toe nog niet bekend.
Betere behandelingsmethodes
Tot de tweede helft van de 20e eeuw leefde slechts 50% van patiënten met LE maximaal vijf jaar na de diagnose. Dankzij de medische vooruitgang kunnen specialisten de ziekte tegenwoordig veel sneller vaststellen en dus ook beter behandelen. Het gevolg is dat de levensverwachting drastisch is gestegen: 85% van de patiënten met CLE leeft na de diagnose nog tien jaar.
Preventie en prognose
LE is over het algemeen moeilijk te diagnosticeren en af te bakenen, dus nauwkeurige cijfers over deze ziekte bestaan niet. Men schat dat ongeveer 50 op de 100.000 mensen LE hebben. De symptomen kunnen op elke leeftijd voorkomen, maar gemiddeld tussen de 30 en 40 jaar. In Europa komt LE vaker voor bij vrouwen dan bij mannen, maar ook kinderen kunnen eraan lijden.
Wat zijn de typische symptomen van LE?
Afhankelijk van de variant waaraan een patiënt lijdt, verschillen de symptomen. Hieronder een overzicht.
Acute cutane lupus erythematodes (ACLE)
ACLE of acute cutane lupus erythematodes is de meest voorkomende vorm van huidlupus en meestal een voorbode voor systemische lupus. Soms treedt deze variant ook samen op met al aanwezige LE en worden de symptomen van die laatste plotseling erger. Typische kenmerken zijn:
- symptomen komen plotseling op, maar verdwijnen snel na een behandeling
Lokale vorm
- opvallende, vlindervormige rode vlekken op de wangen en de neus
Algemene vorm
- dieprode vlekken over het hele lichaam
- verwijde bloedvaatjes rond de nagels
- open wonden rond het mondslijmvlies
Subacute cutane lupus erythematodes (SCLE)
Deze vorm van LE verspreidt zich op een andere manier dan de eerste variant en ziet er ook anders uit. Vaak heeft men last van spier- en gewrichtspijn, hoewel er geen ontstekingen zijn. Dit maakt een nauwgezette medische controle en opvolging des te belangrijk, mede omdat SCLE zich kan ontwikkelen tot systemische lupus. Typische kenmerken zijn:
- ziekteverloop met opwellingen en periodes van verminderde symptomen
- grote, rode en vaak symmetrische ringen op de huid tot 4 cm groot die kunnen schilferen. De binnenkant van de ringen is vaak bleker en ze komen voor op de rug, in de hals en op de armen.
Chronische cutane lupus erythematodes (CCLE)
-
Deze vorm van LE omvat drie subvarianten, die ook van elkaar verschillen qua symptomen.
- ronde en rode plekken die bedekt zijn met harde, witte schilfertjes
- de huidsymptomen doen zich voor op het gezicht en de hoofdhuid
- na genezing en wanneer de ontsteking verdwijnt, blijven vaak diepe littekens met donkere randen achter op de huid
Discoïde lupus erythematodes (DLE)
Bij lupus erythematodes profundus (LEP) trekt de ontsteking door tot in het onderhuidse vetweefsel. Dit veroorzaakt:
- harde knobbeltjes op de huid, vooral op de schouders, armen, billen en dijen
- ook als de ontsteking verdwijnt, blijven deukjes en strepen zichtbaar in de huid
Chilblain-lupus erythematodes (ChLE) vertoont zichtbaar sterke verschillen met de andere vorm van CCLE. Opvallend aan deze variant is dat hij met het blote oog en zelfs met een microscoop nauwelijks te onderscheiden is van winterhanden of wintertenen. Patiënten hebben tijdens de koudere maanden van het jaar vaker last van deze vorm van lupus. Typisch zijn de schilferige, blauwrode zwellingen aan de vingers, de handen, de tenen en de voeten.
Bij intermitterende cutane lupus erythematodes (ICLE) hebben patiënten last van:
- rode of opgezwollen, platte knobbels met een gladde bovenkant die tot 2 centimeter boven het huidoppervlak uitsteken
- de symptomen verspreiden zich over de borst, de rug en de bovenarmen en soms ook het gezicht
Deze vorm van huidlupus gaat na verloop van tijd soms over naar de systemische variant. Hierdoor raken naast de huid ook de inwendige organen, spieren en gewrichten ontstoken. Patiënten vertonen dan meestal zowel algemene als specifieke symptomen.
Onderstaande algemene symptomen komen voor bij 95% van de patiënten:
- koorts
- grieperig gevoel
- gezwollen lymfeklieren
- gewichtsverlies
Specifieke symptomen
- alle symptomen van de cutane vorm van LE, zoals vlindervormige huiduitslag, roodheid en schilfertjes of ontstoken knobbeltjes onder de huid
- ontsteking van het mond- en neusslijmvlies
- gevoeligheid aan licht (fotosensitiviteit)
- ontsteking van de spieren
- gewrichtsontstekingen
- ontsteking van de inwendige organen, zoals het hart, de nieren en longen
- de hersenen kunnen eveneens worden aangetast en dat leidt soms tot neurologische problemen als epilepsie, een beroerte (apoplexie) en zelfs depressie
Hoe stelt een arts LE vast?
Wanneer de behandelende arts LE vermoedt, stuurt hij of zij de patiënt door naar een reumatoloog, die een lijst met vragen voorlegt en een lichamelijk onderzoek uitvoert. Hierbij let men vooral op huidveranderingen, de mate van blootstelling aan zonlicht en het eventuele gebruik van nieuwe medicatie. Sommige medicijnen kunnen immers lupus uitlokken.
Vervolgens onderzoekt de arts de huid met het blote oog en de microscoop en neemt hij of zij een huidmonster (via biopsie) onder lokale verdoving. Men test het bloed van de patiënt op specifieke antistoffen en controleert de nier- en leverwaarden. Op basis daarvan kan men bepalen of er sprake is van LE en of de organen al beschadigd zijn. Andere methodes, zoals een echografie, een röntgenonderzoek en een MRI, kunnen de diagnose bevestigen.
Welke behandelingen bestaan er voor LE?
Wanneer de diagnose van LE bevestigd is, stelt men een behandelingsplan op. Ongeacht het type LE waaraan een patiënt lijdt, moet hij of zij zich buitenshuis goed beschermen tegen de zon, bijvoorbeeld met zonnebrandcrème met een hoge SPF. Men raadt ook aan om bedekkende kleding te dragen en te stoppen met roken.
Afhankelijk van de ernst van de aandoening schrijft men andere medicatie voor. Als alleen de huid is aangetast, is het vaak voldoende om lokaal cortisonezalf aan te brengen. In andere gevallen gebruikt men onderstaande medicijnen:
- Antimalariamedicatie met (hydroxy)chloroquine als werkzame stof. Dit medicijn wordt vaak toegepast bij SLE-patiënten om plotselinge opwellingen tegen te gaan.
- NSAID’s (niet-steroïdale anti-inflammatoire geneesmiddelen) helpen tegen lichte ontstekingen en omvatten medicatie met als werkzame stof diclofenac en ibuprofen. Deze combineert men meestal met een maagbeschermend middel (op basis van omeprazol of pantoprazol).
- Cortisonetabletten dienen vaak als tijdelijke oplossing tot een antimalariamiddel begint te werken.
- Men gebruikt immunosuppressiva, die het immuunsysteem onderdrukken, vooral bij aantasting van de organen, omdat ze voorkomen dat het lichaam zichzelf aanvalt. Dergelijke medicijnen bevatten de werkzame stoffen azathioprine en methotrexaat.
- In heel ernstige gevallen schrijft men Belimumab voor, een antilichaam dat het immuunsysteem onderdrukt en de typische symptomen van SL vermindert. Het wordt rechtstreeks onder de huid ingespoten en dient als alternatief wanneer een gewone behandeling niet werkt.
Wat kunt u zelf doen bij lupus erythematodes?
Als een arts LE heeft vastgesteld, is het vooral belangrijk om de triggers voor deze ziekte zo veel mogelijk te vermijden. Dit kunt u zelf doen:
- Stoppen met roken. LE-patiënten lopen een groter risico op atherosclerose, wat nog versterkt wordt door roken. Daarbij werken bepaalde medicijnen minder goed als men rookt (bijvoorbeeld hydroxychloroquine).
- Zonlicht vermijden. Gebruik zonnebrandcrème met een SPF van minstens 50 als u zonlicht niet kunt vermijden. Ga ook niet in de zonnebank liggen en draag altijd beschermende kleding buitenshuis.
- Bescherm uw handen en voeten actief tegen de koude.
- Vermijd stress.
- Neem de nodige vaccinaties, in samenspraak met een arts. LE-patiënten zijn immers gevoeliger voor infecties. Wees altijd voorzichtig bij het gebruik van vaccins.
- Vermijd medicijnen die opwellingen of ontstekingen kunnen veroorzaken.
- Eet gezond en gevarieerd. Regelmatig vis eten is een goede manier om gewrichtspijn te verminderen.
Gepubliceerd op: 07.01.2026
____________________________________________________________________________________________________________________________
Onze kwaliteitsgarantie

“We hechten veel belang aan een gevarieerde en uitgebreide toelichting. Met behulp van onze adviespagina‘s, opgesteld door ons team van experten, kunnen we apothekerskennis delen en onze klanten ondersteunen bij hun vragen.”
Claudia Manthey is al 15 jaar verbonden aan ons bedrijf als Senior Project Operations Manager. Als farmaceutisch technisch assistente ligt de farmaceutische kwaliteit van Shop Farmaline haar nauw aan het hart. Met behulp van de adviespagina‘s elen we degelijke kennis over diverse onderwerpen rond de gezondheid van onze klanten.
