Atopische huid - Oorzaken, symptomen en behandeling

Overzicht
De huid is schilferig, ontstoken en jeukt - 13% van alle kinderen en 3% van de volwassenen lijdt aan neurodermitis. Deze chronische huidziekte, ook wel bekend als atopisch eczeem of atopische dermatitis, begint meestal al in de kindertijd. In veel gevallen geneest de ziekte vanzelf tegen dat je kind voor het eerst naar school gaat. Maar waarom ontwikkelt deze aandoening zich überhaupt en wat kan er gedaan worden om deze symptomen te verlichten?
Wat is neurodermitis?
Neurodermitis is een niet-besmettelijke huidziekte. Ook wel bekend onder de naam atopisch eczeem, behoort deze tot de zogenaamde atopische aandoeningen. Hieronder vallen ook voedselallergieën, astma en hooikoorts. Deze ziekten komen vaak voor bij patiënten met neurodermitis, of mensen hebben er hun hele leven last van. Neurodermitis treedt op in terugkerende periodes. Het begint bij de meeste patiënten al in de kindertijd en geneest vaak vanzelf tegen de puberteit.
Wat zijn de symptomen van neurodermitis?
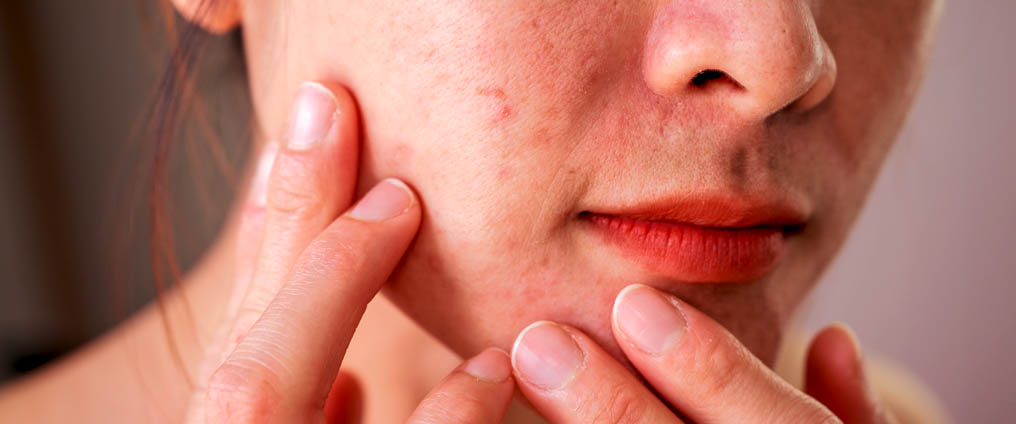
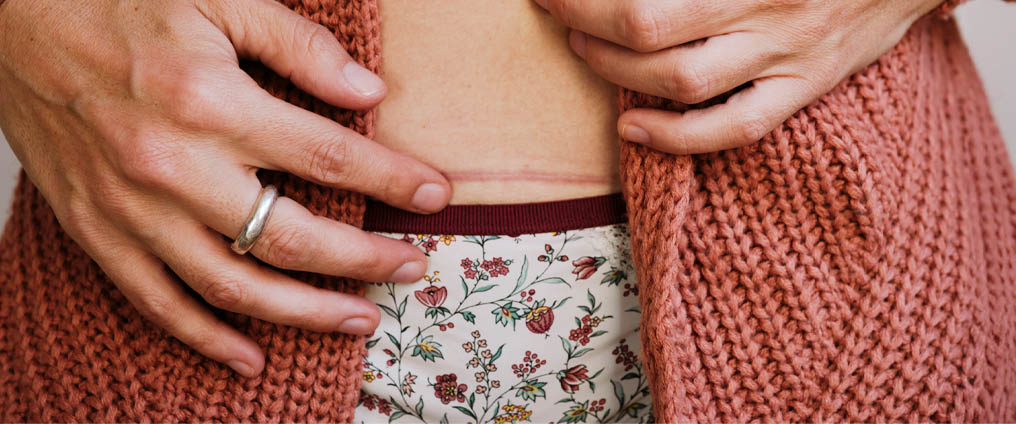
Het belangrijkste symptoom van neurodermitis is huiduitslag. Afhankelijk van de leeftijd en het verloop van de ziekte kunnen deze overal op het lichaam voorkomen. Ze komen het vaakst voor bij de arm- en kniebuigingen, handen en nek. De volgende symptomen zijn ook typisch voor neurodermitis:
- Schilferende, ontstoken huiduitslag die gepaard gaat met hevige jeuk.
- Klachtenvrije fases worden afgewisseld door opstoten van de ziekte.
- Het eczeem is vaak nat, maar de huid rondom is erg droog.
Neurodermitis bij baby’s en kinderen
Bij baby’s en kinderen begint neurodermitis meestal met witte huidschilfers op het hoofd, ook wel seborroïsch eczeem genoemd. Op zich is deze aandoening geen teken van neurodermitis zonder verdere symptomen. De ziekte verspreidt zich meestal snel naar andere delen van het lichaam. Klassieke kenmerken zijn jeukend eczeem in de knieholtes, en in de buigpunten bij de armen en polsen. De aangetaste delen van de huid worden na verloop van tijd dikker en krijgen een ruwe, leerachtige textuur, ook wel korstmos genoemd.
Neurodermitis bij volwassenen
Het komt relatief zelden voor dat neurodermitis bij volwassenen spontaan weer de kop opsteekt. 85% van de getroffen personen had de ziekte al voor de leeftijd van 5 en 60% hiervan geneest vanzelf tijdens de puberteit. Als atopisch eczeem na de puberteit niet vanzelf verdwijnt, kan je verwachten dat de ziekte chronisch zal zijn. Bij volwassenen worden wel andere delen van het lichaam aangetast dan bij kinderen: het gezicht, de borstkas, de schouders en de handen. Aangezien veel volwassenen en kinderen zich moeilijk kunnen weerhouden te krabben, worden de aangetaste huidgebieden ook ontstoken door bacteriën, herpesvirussen of schimmels.
Wat zijn de oorzaken van neurodermitis?
Een neiging tot atopische aandoeningen zoals neurodermitis, hooikoorts, astma en allergieën is genetisch bepaald. In de meeste gevallen zitten dit soort ziektes in de familie. De oorzaak van neurodermitis is een zeer complexe samenstelling van verschillende factoren. In het begin is er sprake van een zwakke barrièrefunctie van de huid: door een genetisch tekort aan eiwitten bouwt de bovenste huidlaag zich niet goed op. Dit maakt het niet alleen doorzichtiger, maar ook gevoeliger voor externe prikkels.
Deze aanleg leidt niet automatisch tot acute neurodermitis. Dit vereist een aantal extra stimulerende factoren, of de zogenaamde triggers. Deze hebben een zeer individueel effect en verschillen dus van patiënt tot patiënt.
Triggers voor neurodermitis:
- Neurodermitis gaat gepaard met een aanleg voor een zeer droge huid. Alles wat de huid dus verder uitdroogt kan de symptomen verergeren. Dit omvat bv. frequent of langdurig wassen, baden of zwemmen.
- Neurodermitis patiënten hebben ook vaak last van allergieën. Elk contact met voedsel, stoffen, stuifmeel of dieren dat een allergische reactie veroorzaakt, kan een terugval teweegbrengen. Iedereen die aan neurodermitis lijdt moet daarom worden onderzocht op voedselallergieën om mogelijke triggers te vermijden.
- Veel wasmiddelen, verzorgingsproducten en -crèmes zijn te agressief voor de neurodermitis huid. Zo bevatten ze bijvoorbeeld alcohol, minerale oliën, parfums en conserveringsmiddelen die de huid uitdrogen of een allergische reactie veroorzaken.
- Extreme hitte of kou kunnen soms ook de symptomen verergeren.
- Tegenwoordig gaat de geneeskunde niet langer uit van een psychosomatische oorzaak van neurodermitis. Het staat echter buiten kijf dat stress en psychologische belasting een ongunstig effect hebben op de ziekte.
- Bij sommige mensen veroorzaakt zweten problemen omdat dit de huid verder uitdroogt.
- Veel patiënten tolereren ook geen irriterend textiel op de huid, zoals bijvoorbeeld wol.
- Vooral bij volwassenen veroorzaken bepaalde beroepen vaak neurodermitis aanvallen, zoals wanneer er contact is met irriterende stoffen of mechanische belasting van de huid door het dragen van handschoenen.
Onze aanbeveling voor jou
Skintist Body 10% Urea Lotion
- 250 ml | Lichaamsverzorging
- € 19,95€ 15,89€ 63,56 / 1 l
Skintist Body Herstellende Douchegel + Skintist Body 10% Urea Lotion
- 2x250 ml | Set
- € 34,90€ 24,99€ 49,98 / 1 l
Skintist Body Barrière Herstellende Lotion
- 2x250 ml | Lichaamsverzorging
- € 37,90€ 28,39€ 56,78 / 1 l
La Roche-Posay Cicaplast Balsem B5+
- 100 ml | Balsem
- € 22,95€ 17,10€ 17,10 / 100 ml
La Roche-Posay Lipikar Balsem AP+M
- 400 ml | Balsem
- € 28,95€ 21,61€ 54,03 / 1 l
Dexeryl Verzachtende Crème | Behandeling Droge Atopische Huid Gezicht En Lichaam
- 50 g | Crème
- € 6,50€ 13,00 / 100 g
La Roche-Posay Cicaplast Balsem B5+ SPF50
- 40 ml | Zonnecrème
- € 17,95€ 12,59€ 31,48 / 100 ml
La Roche-Posay Lipikar Voedende Bodymilk
- 400 ml | Melk
- € 28,50€ 21,27€ 53,18 / 1 l
CeraVe Hydraterende Balsem
- 454 ml | Balsem
- € 25,45€ 15,69€ 34,56 / 1 l
Avène Xeracalm A.D. Relipiderende Balsem
- 200 ml | Balsem
- € 23,90€ 18,76€ 9,38 / 100 ml
Avène Thermaal Water
- 300 ml | Spray
- € 16,90€ 12,18€ 40,60 / 1 l
Bepanthen® Eczema Anti-Jeuk
- 20 g | Crème
- € 11,95€ 9,48€ 47,40 / 100 g
Uriage Xémose Vetinbrengende Crème tegen Irritatie
- 200 ml | Crème
- € 16,70€ 13,70€ 6,85 / 100 ml
Uriage Thermaal Water
- 50 ml | Spray
- € 3,70€ 2,77€ 5,54 / 100 ml
Eucerin Anti-Jeuk Crème Havermout Droge Huid met Jeukerig Gevoel
- 200 ml | Crème
- € 26,95€ 17,93€ 8,97 / 100 ml
Vaseline Pure Petroleum Jelly Original
- 100 ml | Gel
- € 4,76€ 4,21€ 4,21 / 100 ml
Dexeryl Reinigingsolie | Zeer Droge en Atopiegevoelige Huid Gezicht en Lichaam
- 500 ml | Olie
- € 16,50€ 12,15€ 24,30 / 1 l
CeraVe SA Anti-Ruwe Huidcrème
- 177 ml | Huidcrème
- € 17,15€ 15,54€ 8,78 / 100 ml
Saforelle® Intieme Verzachtende Crème
- 100 ml | Crème
- € 19,40€ 14,48€ 14,48 / 100 ml
La Roche-Posay Lipikar Urea 5%
- 400 ml | Lichaamsverzorging
- € 28,95€ 22,17€ 55,43 / 1 l
Eucerin Aquaphor Herstellende Zalf Droge en Gebarste Huid
- 40 g | Zalf
- € 12,95€ 9,90€ 24,75 / 100 g
Avène Xeracalm Nutrition Hydraterende Lotion
- 400 ml | Lotion
- € 24,50€ 15,90€ 39,75 / 1 l
Dexeryl Douchecrème | Voor Zeer Droge Huid Met Atopische Neigingen Gezicht en Lichaam
- 500 ml | Douchegel
- € 16,00vanaf € 14,35€ 28,70 / 1 l
Bioderma Atoderm Intensieve Ultra Verzachtende Balsem
- 75 ml | Balsem
- € 12,45€ 10,61€ 14,15 / 100 ml
Uriage D.S. Emulsie
- 40 ml | Emulsie
- € 19,89€ 17,15€ 42,88 / 100 ml
Diagnose van neurodermitis
De arts kan normaal een zuiver klinische diagnose stellen van neurodermitis, dit wil zeggen alleen door de symptomen en de voorgeschiedenis van de ziekte te onderzoeken. Naast de typische tekenen zoals het heropleven van het eczeem, jeukende en schilferige huid, zijn er nog verschillende aanwijzingen voor een aanleg voor neurodermitis:
- De lijnen van de handpalmen zijn meer uitgesproken.
- De wenkbrauwen worden aan de zijkanten zeer dun.
- Onder de ogen zit er een dubbele ooglidplooi.
- Gescheurde mond- en oorhoeken.
Welke therapieën helpen tegen neurodermitis?
Het vinden van de juiste behandeling voor neurodermitis is zeer individueel. Wat voor de ene patiënt helpt, heeft geen effect op de andere. Het is daarom de moeite waard om verschillende medicijnen en therapieën uit te proberen en te combineren.
In principe gaat men uit van een stapsgewijze therapie op basis van de ernst van de ziekte:
Fase 1: droge huid
Basiszorg:
Neurodermitis patiënten moeten aandacht besteden aan een goede huidverzorging. Dit omvat het dagelijks aanbrengen van huidneutrale lotions die zorgen voor voldoende vet en vocht. Gebruik ook pH-neutrale, zeepvrije producten voor de reiniging van de huid. Douchegels en -crèmes zonder alcohol, minerale oliën, conserveringsmiddelen en parfum zijn absoluut belangrijk. In het algemeen moet er worden gekozen voor zalven en crèmes met een hydraterende werking.
Vermijd triggers:
Als je weet wat een neurodermitis opstoot, veroorzaakt of verergert, is het van belang dat deze vermeden worden. Dit bijvoorbeeld wanneer de neurodermitis merkbaar verergert door voedselallergieën of bepaalde andere stoffen.
Fase 2: Licht eczeem
Hierbij moeten ook alle maatregelen van niveau 1 nageleefd worden.
- Verlicht de jeuk:
Voor veel patiënten is jeuk een van de meest pijnlijke symptomen van neurodermitis. Een remedie hiervoor zijn bijvoorbeeld antiallergisch werkende antihistaminica, vochtige compressen met tannines of een huidverzorging met polidocanol.
- Behandeling van de ontstekingen:
De meest voorkomende remedie tegen een opstoot is cortisone die als een zalf op de huid wordt aangebracht. Het nadeel hiervan is dat dit de huidlaag soms nog dunner kan maken, waardoor soms wordt geopteerd voor calcineurineremmers. Zij zijn ook beter geschikt voor de gevoelige delen van het lichaam.
- Licht- en klimaattherapie:
Uv-licht, zout water en hoogte hebben bewezen nuttig te zijn bij neurodermitis. Aan zee of in de bergen verblijven hebben een helende werking die de symptomen kunnen verbeteren. Als alternatief kunnen volwassenen ook speciale UV-bestralingen laten uitvoeren door dermatologen, soms in combinatie met zoutwaterbaden.
Fase 3 en 4: terugkerende en aanhoudende ernstige klachten
Naleven van alle maatregelen van niveau 1 en 2.
Behandelen van infecties:
Chronisch geïrriteerde huid is gevoelig voor infecties. Antibiotica in de vorm van tabletten of zalven kunnen helpen bij bacteriën en schimmels.
Naast een cortisonetherapie is het bij ernstige gevallen ook mogelijk om geneesmiddelen te gebruiken die het immuunsysteem remmen, zoals bijvoorbeeld Ciclosporine A.
Gepubliceerd op: 05.10.2023
____________________________________________________________________________________________________________________________
Deskundig apothekersadvies

"Onze klanten informeren en hen gezondheidsadvies op maat bieden, dat ligt ons erg nauw aan het hart. Daarom hebben we “Ons advies” in het leven geroepen: een gidspagina met hapklare, wetenschappelijk onderbouwde informatie, onderzocht en samengesteld door ons team van experts."
Als hoofdapotheker is Theresa Holler, samen met haar team van apothekers, verantwoordelijk voor ons advies. Op deze pagina's kan je volop gebruik maken van onze deskundige apothekerskennis om een antwoord te vinden op al jouw gezondheidsvragen. Elk thema is niet alleen voorzien van wetenschappelijke informatie en advies, maar bevat ook heel wat tips en aanbevelingen. Heb je toch nog vragen over je gezondheid? Neem dan zeker contact op met ons.
Theresa Holler, hoofdapotheker bij Farmaline